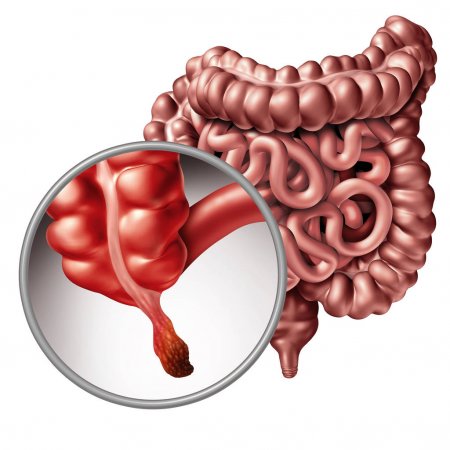
Аппендицит — это воспаление червеобразного отростка слепой кишки (аппендикса).
В популяции частота развития аппендицита превышает 5%. Чаще он отмечается у подростков, но может регистрироваться в любом возрасте.
Операция по удалению воспаленного аппендикса (аппендектомия) – самая распространенная в абдоминальной хирургии и составляет 25% среди всех экстренных операций.
Основной причиной развития аппендицита является – закупорка аппендикса из-за:
- разрастания лимфоидной ткани отростка из-за различных воспалительных заболеваний кишечника или инфекции (чаще встречается в детском возрасте и у молодых людей);
- застоя каловых масс, образования копролитов (у пожилых пациентов);
- паразитов, глистов (особенно в восточных странах);
- реже инородных тел или новообразований.
Содержание
- Клинические и лабораторные признаки аппендицита
- Диагностика острого аппендицита
- Классификация клинических форм острого аппендицита
- Осложнения острого аппендицита
- Лечение острого аппендицита
- Осложнения после аппендэктомии
- Профилактика развития спаек после аппендэктомии
- Острый аппендицит: симптоматика, как определить, методы лечения
- Симптомы аппендицита
- Диагностика аппендицита
- К какому врачу обращаться
- Лечение аппендицита
- Показания для операции
- Противопоказания при остром аппендиците
- Цена на осмотр, лечение
- Преимущества лечения в клинике АО «Медицина»
- Слепой, но опасный
- Виноваты зубы?
- Как его опознать?
- 1. Легко постучите подушечкой согнутого указательного пальца в области правой подвздошной кости — при аппендиците там всегда бывает больно.
- 5. Примите позу эмбриона, то есть лягте на правый бок и подтяните ноги к туловищу. При аппендиците боль в животе ослабнет. Если же вы повернетесь на левый бок и выпрямите ноги, она усилится. Это тоже признак острого аппендицита.
- Как лечить
Клинические и лабораторные признаки аппендицита
Острая боль в животе — самый яркий и частый симптом при аппендиците.
Клиническая картина острого аппендицита развивается в течение 4-48 часов.
Классические симптомы острого аппендицита включают:
- боль в эпигастрии или области пупка;
- тошнота, рвота;
- смещение боли из эпигастрия в правую подвздошную область живота;
- усиление боли при кашле и движении;
- повышение температуры тела;
- задержка стула и газов;
- жидкий стул бывает достаточно редко, чаще у детей, при распространении воспалительного процесса на сигмовидную или прямую кишки;
- увеличение числа лейкоцитов (12 –15 тыс./мкл) в клиническом анализе крови.
К сожалению, классические проявления встречаются менее, чем у половины пациентов с аппендицитом.
Наблюдается вариабельность симптоматики аппендицита. Боль может не иметь локализованного характера, может быть размытой или, в редких случаях, отсутствовать, особенно у детей.
У пожилых и беременных нередки атипичные проявления: в меньшей степени выражены боль и местная болезненность.
В анализе крови повышение числа лейкоцитов может наблюдаться не с первых часов заболевания.
Острый аппендицит может маскироваться под пищевую инфекцию, что может привести к промедлению, позднему обращению в хирургический стационар и, как следствие, развитию опасного осложнения – перитонита.
При малейшем подозрении на аппендицит необходимо срочно обратиться к хирургу.
Диагностика острого аппендицита
Диагностика острого аппендицита может быть затруднительна. Хирург учитывает жалобы пациента, данные клинического осмотра, лабораторных методов исследования. Учитывая вариабельность проявления заболевания нередко требуются дополнительные методы исследования:
- ультразвуковое исследование (УЗИ);
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- диагностическая лапароскопия.
Необходимо отметить, что для постановки диагноза острый аппендицит информативность ультразвукового исследования ограничена, но имеет большее значение для дифференциального диагноза с другими заболеваниями брюшной полости и полости малого таза (особенно у женщин).
Компьютерная томография не всегда доступна для выполнения в экстренном режиме, но неоценима для дифференциальной диагностики, особенно у пациентов с ожирением или атипичной локализацией червеобразного отростка.
МРТ брюшной полости для диагностики аппендицита проводят только у беременных, которым противопоказаны методы исследования с использованием ионизирующей радиации.
Иногда даже после полного обследования трудно с уверенностью поставить диагноз острого аппендицита и подтвердить необходимость аппендектомии. Поэтому необходимо динамическое наблюдение за клинической картиной, за лабораторно-инструментальными показателями.
В крайнем случае с целью уточнения диагноза проводится диагностическая лапароскопия. Преимущество диагностической лапароскопии в том, что при подтверждении диагноза сразу выполняется операция по удалению аппендикса.
До внедрения лапароскопии в рутинную хирургическую практику частота диагностических ошибок при остром аппендиците была довольно велика 15-25%. Особенно часто в группу диагностического риска попадали женщины фертильного возраста и беременные. У женщин репродуктивного возраста симптомы острых гинекологических заболеваний, особенно воспалительной природы, проявляются сходным образом с острым аппендицитом, что может привести к гипердиагностике аппендицита и удалению малоизменённого аппендикса.
Классификация клинических форм острого аппендицита
Острый аппендицит подразделяют на формы, являющиеся последовательными стадиями развития патологического процесса:
- катаральный (простой, поверхностный);
- флегмонозный;
- эмпиема червеобразного отростка;
- гангренозный.
Осложнения острого аппендицита

Если острый аппендицит вовремя не диагностирован и не прооперирован, то возможно развитие следующих осложнений:
- перфорация (прободение стенки аппендикса);
- гнойный перитонит (воспаление брюшины в результате гнойного расплавления аппендикса);
- абсцесс (осумкованный гнойник) брюшной полости;
- аппендикулярный инфильтрат и другие.
Инфильтрат вокруг аппендикса или его перфорация могут привести к развитию периаппендикулярного абсцесса (скопление осумкованного инфицированного выпота (гноя) вокруг червеобразного отростка) или разлитому гнойному перитониту (инфицирование всей брюшной полости).
Если имеет место перфорация червеобразного отростка, то тяжесть состояния пациента ухудшается, возрастает риск смертности (около 1%).
Основная причина разрыва аппендикса — задержка с диагностикой и хирургическим вмешательством.
Лечение острого аппендицита
Лечение острого аппендицита подразумевает хирургическое удаление аппендикса (аппендэктомию) открытым (разрез брюшной стенки) или лапароскопическим методом.
В случае диагностики острого аппендицита в ходе лапароскопии, при отсутствии осложнений, проводится лапароскопическая аппендэктомия.
Если в ходе лапароскопии обнаруживается разлитой перитонит или неудобное, нетипичное расположение аппендикса, то проводится аппендэктомия открытым способом.
Осложнения после аппендэктомии
Любое хирургическое вмешательство имеет риск осложнений. Частота осложнений после аппендэктомии составляет от 2,1% до 4,6%.
Ранние осложнения после аппендэктомии могут быть связаны с гнойно-воспалительными процессами в брюшной полости.
Чем более поздно от начала появления симптомов проведена аппендэктомия, тем выше вероятность гнойно-воспалительный осложнений.
Поздние осложнения преимущественно связаны со спаечным процессом в брюшной полости, развившимся после перенесённого заболевания и хирургического лечения.
Степень выраженности спаечного процесса после аппендэктомии зависит от клинической формы аппендицита, при которой он был прооперирован, наличия/отсутствия осложнения острого аппендицита, протекания послеоперационного периода и реактивности организма.
Спайки, образовавшиеся после аппендэктомии, могут «пережать» петлю кишечника и спровоцировать развитие острой кишечной непроходимости.
Острый аппендицит, осложнённый перитонитом, может стать причиной трубно-перитонеального бесплодия у женщин вследствие развития спаечного процесса в области малого таза.
В литературных обзорах указывается, что до 40% случаев острой кишечной непроходимости возникает после перенесенной пациентом аппендэктомии.
Профилактика развития спаек после аппендэктомии
Профилактика спаечного процесса после аппендэктомии начинается ещё до проведения операции.
Затягивание хирургического лечения приводит к более выраженным воспалительным изменениям в аппендиксе и увеличивает риск гнойно-воспалительных осложнений. Важно провести аппендэктомию на флегмонозном этапе, не доводя до развития гангренозной формы и осложнений.
При неосложнённой аппендэктомии есть дополнительная возможность провести профилактику спаечного процесса с помощью применения противоспаечного барьера. Наиболее целесообразно применять барьер в виде геля, который позволяет обволакивать сложные анатомические образования брюшной полости. Гиалуроно-содержащий противоспаечный гель Антиадгезин, помимо барьерных, обладает дополнительными свойствами: способствует лучшей регенерации тканей.
Перед завершением операции аппендэктомии для профилактики спайкообразования хирург обрабатывает противоспаечным гелем поверхность слепой кишки, париетальную брюшину правой подвздошной области, а у женщин дополнительно наносит гель в область правых придатков.
В случае развития осложнений острого аппендицита противоспаечные барьеры не применяют, так как тактика ведения раны у таких пациентов иная: промывание брюшной полости растворами, оставление дренажа для оттока содержимого из раны.
После аппендэктомии пациенту назначается:
- антибактериальные препараты;
- диета с легкоусвояемой пищей малыми порциями;
- контроль стула;
- ранняя активация;
- лечебная гимнастика;
- после выписки из стационара может быть рекомендована физиотерапия.
Обсуждайте с Вашим хирургом вопросы профилактики спаек до операции.

Аппендицит: определение, причины, диагностика и лечение
Аппендикс — червеобразный отросток слепой кишки, который расположен практически на границе между тонким и толстым кишечником.
Червеобразный отросток имеется у многих грызунов, некоторых хищников, обезьян и у человека. Длина человеческого аппендикса в среднем составляет 5 — 15 см, диаметр — около 1 см.
Предположительно, его основная задача состоит в том, чтобы защищать тонкий кишечник от бактерий, населяющих слепую кишку.
Что такое аппендицит?
Аппендицитом называют воспаление аппендикса. Это заболевание встречается чрезвычайно часто и требует проведения экстренной хирургической операции.
Аппендицит может случиться у каждого человека, независимо от возраста.
Те, кому не посчастливилось заболеть аппендицитом, уверены, что он у них возник ни с того ни с сего. Однако врачам точно известно, что к развитию аппендицита могут привести:
-
излишне подвижный аппендикс и его перегибы (например, у детей);
-
закупорка просвета аппендикса каловыми массами при запорах (у пожилых людей) и просто непереваренными частицами пищи (семена, зерна);
-
пищевые и любые другие инфекции;
-
воспалительные заболевания кишечника;
-
травмы живота.
Что происходит?
Аппендицит развивается постепенно: в первые часы болезни отросток отекает, затем заполняется гноем. Без хирургического лечения в течение 2—3 суток происходит разрыв отростка, гной изливается в брюшную полость, развивается страшный перитонит. Состояние больного становится критическим.
Как заподозрить аппендицит?
-
Главный симптом аппендицита — боль в животе. Чаще всего сначала появляется боль в верхней половине живота, а затем она перемещается вправо и вниз. Впрочем, нередко заболевшие аппендицитом испытывают боли в правом подреберье и боли, отдающие в спину или в задний проход.
-
Прикосновение к животу вызывает усиление болевых ощущений.
-
Мышцы живота напряжены.
-
Больной поджимает ноги к животу.
-
Появляется тошнота и рвота.
-
Изменяется характер стула (возникает запор или, наоборот, понос).
-
Может повышаться температура.
Особого внимания требуют дети и пожилые люди. Дети часто не могут четко сказать, где и как болит. Плаксивость, малоподвижность ребенка, отказ от еды могут говорить об аппендиците. У пожилых людей болевые ощущения могут быть сглаженными, что приводит к поздней диагностике болезни.
Первая помощь
-
При появлении подобных симптомов необходимо срочно вызывать «Скорую помощь».
-
До осмотра врача не следует принимать болеутоляющие средства и другие лекарства, так как это затруднит постановку диагноза. Также запрещается есть и пить.
-
Ни в коем случае не прикладывайте грелку к животу. Тепло способствует развитию болезни и может привести к разрыву отростка! На живот можно положить целлофановый пакет со льдом.
-
Вызывать врача необходимо даже в том случае, если сильные боли утихли. Стихание болей нередко отмечается при переходе болезни в самую тяжелую стадию!
Диагностика и лечение
Аппендицит — болезнь желудочно-кишечного тракта и с ней логичнее всего обращаться к гастроэнтерологу. Однако поскольку болезнь обычно развивается остро, лучше всего сразу идти к хирургу.
Диагноз врач ставит сразу после осмотра пациента. При этом женщинам в обязательном порядке потребуется предварительная консультация гинеколога, так как аппендицит и воспалительные заболевания женских половых органов во многом похожи.
Для подтверждения диагноза срочно проводят ультразвуковое и рентгеновское исследования органов брюшной полости. Даже если диагноз аппендицита сразу поставить нельзя, а симптомы только напоминают эту болезнь, больного оставляют в больнице под наблюдением, откладывая решение о проведении операции на 12—24 часа.
В хорошо оснащенных центрах в случае неясного диагноза применяется лапароскопия. Это самый надежный диагностический метод. Во время лапароскопии в брюшную полость через маленький разрез живота (до одного сантиметра) вводится специальная трубка, с помощью которой хирург осматривает всю брюшную полость.
При подтверждении диагноза возможно лапароскопическое удаление аппендикса.
Лечат аппендицит только хирургически: удаляют червеобразный отросток (аппендэктомия). Операцию выполняют под общим или местным наркозом.
Существуют две методики удаления аппендикса.
-
Наиболее распространенная — традиционная аппендэктомия. Это обычная хирургическая операция, при которой проводят разрез живота справа и удаляют воспаленный червеобразный отросток.
-
Лапароскопическая аппендэктомия (эндоскопическая операция) используется реже, в основном в том случае, если лапароскопия использовалась для диагностики. По сравнению с традиционной аппендэктомий такая методика обеспечивает меньшую кровопотерю и снижение риска послеоперационных осложнений.
Если особенности расположения аппендикса не позволяют удалить его лапароскопически, то хирург переходит к традиционной аппендэктомии.
Успех лечения напрямую зависит от сроков обращения к врачу.
 Врач-хирург, колопроктолог Скоркина Ирина Константиновна Стаж 13 лет Врач высшей категории, член Европейского общества хирургов
Врач-хирург, колопроктолог Скоркина Ирина Константиновна Стаж 13 лет Врач высшей категории, член Европейского общества хирургов
Аппендицит – это одно из распространённых заболеваний органов пищеварения, которое лечится хирургическим путем. При этом болезнь считается одной из самых опасных, потому что влечет за собой серьезные последствия. Она протекает очень быстро и вызывает осложнения, которые угрожают жизни. Примерно 10% людей страдает аппендицитом, вероятность получить патологию весьма высока в течение всей жизни. Мы расскажем Вам, какие симптомы имеет аппендицит, как вовремя его распознать, что делать и как лечить.
Острый аппендицит: симптоматика, как определить, методы лечения
Независимо от пола и возраста может развиваться острый аппендицит. Статистика говорит о том, что чаще всего он появляется у людей, которые не достигли 40 лет. До 20 лет острым аппендицитом страдают чаще мужчины, однако среди пациентов в возрасте 20-40 лет преобладают женщины. Потом вероятность появления воспаления аппендицита снижается, но не исчезает полностью. Заболевание может поразить даже в пожилом возрасте.
Доктора регулярно проводят операции на данном органе, но до сих пор функции аппендикса не изучены до конца. Раньше считалось, что это рудимент, который появился у человека от травоядных предков. Сегодня его функция совершенно бесполезна.
Однако позже появились основания считать, что аппендикс играет достаточно важную роль в эндокринных процессах, а также влияет на иммунитет. Он помогает организовать микрофлору кишечника. К такому выводу пришли при изучении организма пациента после операции. После того как удаляли аппендицит, человека наблюдали специалисты, обращая внимание на изменения. Количество полезных микроорганизмов значительно уменьшается, функционирование кишечника снижается.
Все же аппендикс не является жизненно важным органом, люди могут нормально существовать без него. Если есть подозрение на аппендицит, стоит немедленно проводить операцию, иначе это чревато серьезными последствиями, включая летальный исход.
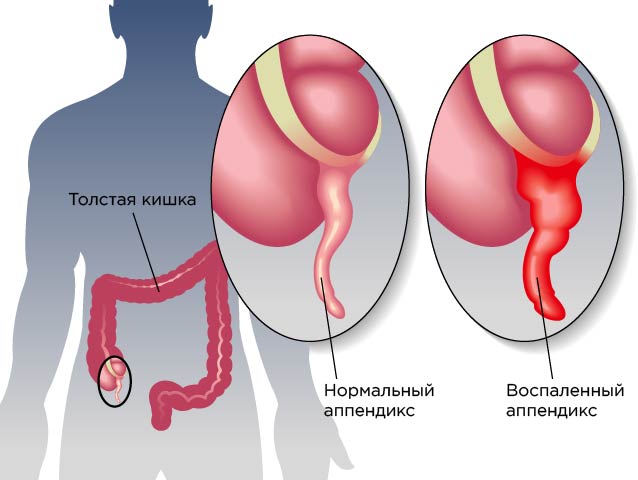
С какой стороны находится аппендицит
Если человеку задать вопрос, где находится аппендицит, он, как минимум, задумается. Несмотря на такой простой вопрос, примерно треть людей отвечает на него неправильно. Кто-то указывает на нижнюю часть живота слева, кто-то показывает в правую сторону, ближе к боку. Так давайте разберемся, с какой стороны находится аппендицит.
Прежде всего стоит понять, что аппендицит – это воспалительный процесс в органе, который называется аппендиксом. Он располагается в нижней части кишечника. При нормальном состоянии он выглядит, как небольшая трубочка, длина которой варьируется от 50 до 150 мм. Диаметр не превышает 10 миллиметров. Она не имеет сквозного прохода, ответвляется от слепой кишки.
Аппендикс находится внизу живота, в правой части. Он приближен к паховой области, острое болевое состояние возникает именно там. Причины аппендицита до сих пор досконально не изучены, доктора определяют ряд факторов, которые провоцируют развитие патологии. Поэтому при обнаружении симптомов аппендицита стоит немедленно обращаться к врачу и готовиться к операции.
Симптомы аппендицита
Симптомы аппендицита проявляются довольно явно, но даже несмотря на возникновение сильной боли и других факторов, указывающих на наличие воспаления, люди не всегда могут вовремя определить проблему. Мы расскажем Вам, какие существуют основные симптомы аппендицита, как вовремя заметить патологию и воспаление и что делать в такой ситуации.
Если острый аппендицит появляется у ребенка, он будет жаловаться на боль в животе. Но не стоит сразу поднимать панику, ведь боль может возникать и по другим причинам. Главное правило в такой ситуации – держать себя в руках и делать последовательно шаги для оказания первой помощи. Обнаружение симптомов у взрослого ничем не отличается.
Аппендицит развивается постепенно, но воспаление, возникающее при недуге, поражает организм моментально. Отросток начинает отекать уже в первые несколько часов после начала воспалительного процесса. Он постепенно заполняется гноем. При отсутствии операции в течение 3-4 дней мешок просто лопнет, а гной растечется в брюшную полость. Поэтому при остром аппендиците нужно сразу обращаться к врачу за помощью, причем вызывать скорую и немедленно отправляться на операцию.
Характерные признаки аппендицита
Существуют основные симптомы, которые указывают на наличие острого аппендицита. Самый главный симптом, который проявляется в первую очередь, – сильная боль в животе. Причем она не остается на месте и постоянно перемещается. Возникнуть она может в верхней части живота, потом проявиться в правом или левом боку. Иногда боль отдает в задний проход или в ребра. Вот характерные признаки аппендицита:
- бывают сильные боли в животе;
- при надавливании на живот болевые ощущения значительно усиливаются;
- мышцы живота постоянно напряжены;
- если лечь на бок и поджать ноги, боль будет постепенно утихать: это один из симптомов, по которому можно определить наличие воспаления в области аппендикса (пациент постоянно принимает такую позу);
- при острой форме заболевания регулярно беспокоит тошнота и приступы рвоты;
- сильно изменяется характер стула, может быть запор или диарея;
- температура тела повышается.
Это самые явные симптомы, по которым можно определить аппендицит. Если есть хотя бы небольшое подозрение на наличие патологии, стоит сразу идти к врачу и провести диагностику. Вы можете обратиться в нашу клинику, и пройти комплексное обследование организма. При подтверждении диагноза в острой форме будет назначена операция.
Особое внимание нужно уделять детям и людям пожилого возраста. Они не всегда могут определить характер боли, понять, в чём проблема. Ребёнок становится малоподвижным, отказывается от еды, регулярно плачет. Боль у пожилых может проявляться не так активно, признаки не столь выраженные, поэтому симптомы воспаления аппендицита могут быть не очень характерными.
Атипичные формы и симптомы
Помимо основных признаков, есть необычные симптомы, которые могут указывать на наличие острого аппендицита. Они обусловлены специфическими формами заболевания, которые встречаются у пациентов. Давайте рассмотрим атипичные причины появления аппендицита и их формы:
- Эмипиема. Необычная форма аппендицита, которая имеет медленное развитие. Отсутствует процесс перемещения боли, она сразу поражает с какой-то стороны и не утихает.
- Ретроцекальный аппендицит. Воспаление брюшной области очень слабое, но нарушается работа кишечника. Главный симптом – жидкий стул, который может длительное время не прекращаться. Человек испытывает боль в области поясницы, периодически она отдает в часть бедра.
- Левосторонний аппендицит. Характерен стандартными симптомами, но чаще всего они проявляются в левой части. Это один из наиболее опасных видов аппендицита, потому что человек даже не подозревает о наличии проблемы в указанном органе. Многие привыкли, что аппендицит болит именно с правой стороны, а когда симптомы проявляются в противоположной части, далеко не все думают о воспалении аппендицита.
- Тазовый аппендицит. Это атипичная форма, которая диагностируется у женщин. Симптомом считается повышение температуры, жжение в области пупка.
Как видите, помимо начальной (типичной) формы недуга существуют и другие проявления, указывающие на наличие аппендицита. Даже если характерные симптомы чувствуются не на стороне аппендицита, но есть предположение, что воспаление может быть именно в данном органе, стоит ехать в больницу. Если признаки проявляются явно, нужно вызывать скорую помощь.
Первая помощь при развитии аппендикса: что делать, чтобы перестало болеть
При аппендиците нужно сразу отправляться в клинику. В случае обнаружения намеков, указывающих на поражение органа, следует вызвать скорую помощь, самостоятельно передвигаться уже опасно. Это связанно с тем, что пузырь с гноем может лопнуть и повредить брюшную полость. Но пока к Вам едет врач, следует оказать себе первую помощь. Данные действия частично помогут избавиться от болей и уберечься от пагубных последствий. Первая помощь при заболевании такова:
- первым делом вызывается врач. Это могут сделать родственники, если находятся рядом, или же нужно позвонить самостоятельно в клинику;
- главная ошибка большинства пациентов – использование обезболивающих препаратов. Мы понимаем, что болит аппендицит, терпеть сложно, но применение любых медицинских препаратов может помешать врачам определить правильный диагноз и степень поражения организма. Стоит отказаться от обезболивающих до приезда врачей;
- запрещено кушать любую пищу и даже пить жидкость. Если очень хочется воды, разрешается сделать пару глотков. Но не более;
- одно из самых опасных действий – прикладывание грелки на место повреждения. Тепло только усиливает процессы воспаления и часто приводит к разрыву органа. Это действие стоит исключить полностью;
- следует обеспечить покой, находиться в горизонтальном положении. С врачом обсудить дальнейшие действия, уделить внимание симптомам, подробно рассказав о них. Даже если болеть перестало, нужно все равно обратиться за помощью.
Эти действия человека помогут не только уменьшить проявление симптомов, но и сохранить здоровье и даже жизнь. Это касается как взрослых, так и детей. Причин возникновения недуга достаточно много, поэтому нужно следить за самочувствием, особенно за возникающими симптомами. Если они дают о себе знать, это звоночек, чтобы провериться.
Что является основной причиной развития аппендицита
Специалистами детально изучается вопрос развития данной патологии, но до сих пор не удается понять, почему возникает аппендицит. Единственное, к чему удалось прийти, – заключение, что появляется аппендицит явно не из-за одного фактора. Есть ряд причин, которые в большей степени способствуют острому аппендициту.
Считается, что самой главной причиной развития аппендицита является закупоривание червеобразного отростка. Закупорка может произойти из-за попадания каловых масс в отросток, или если туда попадает инородное тело. Также она вызывается сдавливанием отростка из-за развития спаечных процессов. Это чревато воспалением, которое поражает область органа и является основной причиной аппендицита.
Другие причины возникновения болезни
Главной причиной проявления аппендицита является закупоривание органа, но есть ряд других факторов, которые провоцируют очаги воспалений. Разберемся, от чего бывает аппендицит.
Если болит аппендицит, значит, есть факторы, провоцирующие патологию. В большинстве случаев это бактерии, которые поражают организм. Сюда относятся энтерококки, стафилококки, кишечная палочка и другие. Признаком наличия этих бактерий является боль в животе, тошнота и рвота, отсутствие аппетита. Именно поэтому, если болит живот, нужно все равно идти к врачу и проходить процедуру обследования. Также к причинам развития аппендицита относятся:
- спазмы сосудов, которые питают орган кровью;
- травмы области живота;
- склонность к запорам;
- фактором возникновения патологии является плохая перистальтика кишечника;
- недостаток растительных волокон в пище, употребляемой человеком;
- наличие любых паразитов;
- регулярное переедание;
- употребление некачественных продуктов питания;
- острая форма инфекционных поражений;
- вредные привычки;
- сниженный уровень иммунитета;
- также сбой может произойти из-за частых стрессов;
- недостаток ценных витаминов;
- смещение отростка из-за травм, при беременности, увеличении матки.
Это главные факторы, способствующие развитию заболевания. Если обнаружен хотя бы малейший симптом аппендицита, стоит сразу реагировать. При подозрении на аппендицит обращайтесь в центр медицинской помощи. АО «Медицина» (клиника академика Ройтберга) проводит профессиональное лечение аппендицита, помогает избавиться от последствий и полностью восстанавливает здоровье. Выбирайте качественное лечение, чтобы избавиться от заболеваний.
Почему может болеть с другой стороны
Вы знаете, с какой стороны находится аппендицит, по идее, именно эта область должна страдать больше всего. Но бывает так, что болеть начинает совершенно с другой стороны. Это не относится к характерным симптомам, поэтому не всегда можно вовремя понять, что есть проблемы с аппендицитом. Почему же болит с левой стороны:
- развивается левосторонняя патология, которая поражает в большей степени левую область;
- приступы боли носят изменчивый характер: сначала поражается место, где расположен аппендицит, потом – противоположная сторона;
- создается фантомное ощущение, при котором кажется, что боль присутствует с другой стороны.
Независимо от того, беспокоит ли боль там, где расположен аппендицит, или совершенно с другой стороны, при наличии подозрения нужно посетить клинику. Следует проверить аппендицит на наличие патологий.
Диагностика аппендицита
При подозрении на аппендицит назначается первичная диагностика. Она позволяет по симптомам в точности отделить воспаление аппендикса от других патологий, которые могут развиваться в ЖКТ. Для этого используется визуальный осмотр пациента, определение первых признаков в виде тошноты, рвоты. Также проводится пальпация для определения уровня боли. Если пациент болеет недугами желудочно-кишечного тракта, он обязательно должен сообщить об этом доктору во избежание постановки неправильного диагноза.
Первичный осмотр болеющего также позволяет заметить напряженный живот и другие факторы, являющиеся признаками старта острого процесса. Пациента следует госпитализировать в клинику и заняться дальнейшей диагностикой.
Что включает диагностика при подозрении на аппендицит
При признаках острой формы недуга следует детально изучить организм, человеку назначается ряд процедур, позволяющих подтвердить диагноз. К эффективным методам диагностики относятся:
- УЗИ брюшной полости;
- компьютерная томография;
- проведение МРТ;
- клинический анализ крови и мочи;
- лапароскопическое исследование;
- рентгеновское исследование брюшной полости.
При диагностике доктор распознает недуг и назначает дальнейшее лечение. Проблема в том, что многим симптомам соответствуют другие патологии, включая панкреатит, язву, гастроэнтерит и другие. Приступы тошноты есть и при почечных коликах, растяжении мышц живота. Диагностика аппендицита позволяет в точности определить патологию и принять решение о методах лечения.
Лучшим методом для подтверждения диагноза является лапароскопическое исследование. Доктор делает небольшой разрез на животе и вводит трубку, с помощью которой проводит анализ. Этим же методом можно провести удаление.
К какому врачу обращаться
При возникновении первых неприятных ощущений пациенты начинают паниковать. Зачастую они не знают, к какому врачу обращаться. Первым делом болеющий должен вызвать скорую помощь. Патология относится к безотлагательным заболеваниям, имеющим острый тип протекаемости, поэтому как можно скорее нужно вызвать скорую. В дальнейшем лечением будет заниматься опытный хирург.
В клинике АО «Медицина» работают высокопрофессиональные врачи, имеющие большой стаж работы. Они проведут все необходимые анализы и назначат эффективное лечение острого аппендицита. Доктора подготовят к операции и будут сопровождать Вас до полного выздоровления.
Лечение аппендицита
Когда заметны первые признаки аппендицита, это говорит о том, что нужно немедленно посетить медицинский центр. Лучше, если человеку удается самостоятельно посетить медицинское заведение, а не доводить здоровье до вызова неотложной помощи. К сожалению, протекают процессы моментально, уже спустя 2-3 дня состояние здоровья приближается к критическому. Именно поэтому важно знать, как начинается аппендицит, и что предпринимать в таком случае.
Процесс лечения зачастую проходит путем проведения операции. Но есть случаи, когда операция невозможна или в ней нет большой необходимости. При остром состоянии исключены другие методы воздействия, но при своевременном обращении доктор может предложить альтернативные способы.
От чего бывает аппендицит у детей и взрослых
Как мы говорили, данный недуг не имеет возраста, он бывает как у взрослых, так и у детей. Признаки достаточно явные в любом возрасте, однако дети могут неправильно объяснить симптоматику, не определить сторону, в которой появляются боли. Родителям нужно понимать этапы начала заболевания. Для этого следует знать, от чего происходит острый патологический процесс.
В первую очередь виновата еда. Не зря родители говорят детям, что нельзя есть зеленые абрикосы или семечки со скорлупой. Старшее поколение тоже пренебрегает полноценной пищей. Из-за этого нарушаются обменные процессы, возникает закупорка органа.
Можно выделить еще одну причину: нарушение деятельности ЖКТ. В таком случае вероятность развития других патологий возрастает. Болеющие часто указывают на заболевания, связанные с патологиями желудочно-кишечного тракта.
Дети могут умолчать о травмах живота. Регулярно стоит осматривать ребенка, при подозрении на повреждения нужно ехать в клинику, где смогут выполнить необходимые анализы.
Если аппендицит болит, нужно сразу начинать лечение. Ни в коем случае нельзя самостоятельно справляться с недугом, если есть малейшее подозрение на аппендицит – сразу к врачу.
Лечение аппендикса: как устраняется воспаление
Чтобы не дать аппендициту возможность поразить организм, проводится операция. Заболевание лечит опытный хирург, задача заключается в удалении аппендикса. Если воспалительный процесс острый, то используется традиционный метод операции, при котором осуществляется открытый разрез. Также есть лапароскопический метод, позволяющий удалить аппендикс прямо во время изучения состояния болеющего.
Как только удален аппендицит, человека помещают в палату для дальнейшего восстановления. После проведения операции пациент должен быть в лежачем состоянии. 12 часов категорически не разрешается вставать, запрещено употреблять любую еду. В дальнейшем можно начинать немного двигаться, кушать продукты, которые разрешил врач. Восстановительный период занимает примерно 1 неделю. Иногда самочувствие болеющего ухудшается, повышается температура, тогда период восстановления может быть продлен до 2 недель.
Если оперативное вмешательство по определенным причинам невозможно провести, доктор назначает консервативную терапию. Она включает использование антибиотиков и других фармакологических препаратов. При этом пациент размещается в стационаре.
Рекомендуется проходить дополнительную терапию, чтобы улучшить состояние здоровья. Нужно следить за развитием и восстановлением организма после оперативного вмешательства, начинать физические упражнения, но только под присмотром опытного специалиста. Нагрузки должны быть умеренными.
Можно ли вылечить аппендицит народными средствами
Когда возникают неприятные чувства со стороны аппендицита, многие болеющие пациенты хотят помочь себе самостоятельно. Для этого начинают использовать нетрадиционные методы воздействия на организм. Но некоторые даже не знают, где находится аппендицит, не говоря уже о методах лечения.
Стоит знать, что данный недуг категорически нельзя лечить народными средствами. После возникновения любых признаков, указывающих на патологию, сразу нужно вызывать доктора или ехать в медицинский центр. При развитии патологических процессов состояние здоровья будет ухудшаться. Народные рецепты не спасут от разрыва аппендикса, а если это произойдет, гной попадет в брюшную полость. Это чревато летальным исходом. По признакам сложно понять, проблема с аппендиксом, или с ЖКТ. Разобраться может только специалист.
Показания для операции
При таком виде недуга в большинстве случаев делают оперативное вмешательство. Это лучшее решение, тем более что данный орган не выполняет особо важных функций. С острым диагнозом нужно моментально проводить хирургическое лечение. Показания для операции таковы:
- присутствуют все признаки, указывающие на наличие острого воспалительного процесса;
- случился разрыв аппендикса и требуется незамедлительная помощь;
- главный признак для проведения оперативного вмешательства – критическое состояние пациента;
- при подозрении на дальнейшее развитие патологии, даже если сейчас состояние удовлетворительное, но есть вероятность серьезных проблем в дальнейшем.
Если доктор определил признак присутствия патологии, следует прибегнуть к операции.
Противопоказания при остром аппендиците
С развитием технологий и современного оборудования процесс проведения оперативного вмешательства достаточно прост. Болеющему вводится анестезия, он ничего не почувствует. Если есть показания к проведению оперативного вмешательства, следует обязательно прибегнуть к такому методу устранения патологии.
Однако в некоторых случаях провести лечение аппендицита удалением клиника не может. Связанно это с рядом факторов, не позволяющих нормально выполнить данное действие.
При каких условиях проводить операцию нельзя
Как таковых противопоказаний к проведению операции нет, если только пациент не находится в агональной стадии. Иными словами, если он уже в предсмертном состоянии, и оперативное вмешательство не сможет исправить картину, то доктора отказываются проводить подобные процедуры.
Противопоказания для проведения операции острого аппендицита
При обнаружении даже небольшого симптома стоит сразу обратиться в медицинский центр. Противопоказания при остром аппендиците практически отсутствуют, но есть ряд факторов, которые ограничивают возможность сделать процедуру удаления аппендикса. С острым проявлением недуга они игнорируются, так как требуется безотлагательная помощь. Но при плановом устранении органа, если своевременно обнаружено воспаление, стоит обращать внимание на наличие таких факторов, как:
- тяжелые заболевания сердца;
- серьезные проблемы с легкими;
- нарушение функции печени;
- отклонения в работе почек.
В таком случае специалист может выбрать альтернативное воздействие на орган и постараться избавиться от воспалительных процессов с помощью антибиотиков и других фармакологических препаратов. При этом пациент должен лежать в больнице, так как за его состоянием будут наблюдать доктора.
Проблема может возникнуть во время беременности. Из-за увеличения в размерах матки аппендикс сдавливается, что приводит к нарушению его функциональности. В таком случае доктор самостоятельно принимает решение, стоит ли проводить оперативное вмешательство. Оцениваются риски использования антибиотиков и других препаратов, а также самого хирургического процесса. Стоит отметить, что используется местная анестезия и общее обезболивание. Оба этих способа могут навредить матери и ребенку. Поэтому специалисты, опираясь на массу факторов, принимают решение на месте.
Цена на осмотр, лечение
При аппендиците медицинская помощь необходима. Ни в коем случае нельзя пытаться избавиться от воспаления самостоятельно. Но многих волнует вопрос: сколько стоит операция, что для этого нужно, куда ехать.
Цена подобных услуг зависит от комплекса мероприятий, которые предстоит пройти. Первоначально выполняется осмотр, по признакам доктор определит степень угрозы для здоровья. Далее назначается проведение ряда процедур, включая оперативное вмешательство. Вы можете узнать цены на нашем сайте, а также позвонить нам для получения детальной информации. Консультант ответит на все вопросы.
Преимущества лечения в клинике АО «Медицина»
Мы предлагаем Вам услуги клиники АО «Медицина». Наш центр помогает людям с 1990 года, у нас работают только опытные высококвалифицированные специалисты в разных направлениях. Преимущества медицинского центра таковы:
- Используется современное оборудование. Благодаря профессиональной технике специалисты в точности ставят диагноз, проводят сложные хирургические процедуры, максимально безопасно помогают избавиться от различных патологий. Все оборудование имеет сертификаты и регулярно проверяется.
- Работают исключительно опытные доктора. Наши специалисты регулярно проходят обучение в мировых медицинских центрах, посещают симпозиумы, научные конференции. Но самое главное – это реальный опыт и постоянная практика. Вы будете в надежных руках.
- Вежливый персонал. С Вами всегда будут вежливо общаться, доступно объяснять все детали исследований, рассказывать о ходе выздоровления. Вы получаете подробную информацию, можете задавать вопросы и получать вежливые и детальные ответы.
- Отличный сервис. В нашем центре нет очередей, потому что все правильно спланировано. Ведутся записи к специалистам, персонал проводит Вас, поможет собрать необходимые документы. Пациент и его здоровье – превыше всего.
- Собственная скорая помощь. Важным признаком профессионализма и высокого качества обслуживания является наличие собственной скорой помощи. Вам не придется часами страдать от боли, пока к Вам едет машина. Сразу после вызова бригада отправляется на указанный адрес. В течение короткого времени Вам будет оказана профессиональная помощь.
- Удобное расположение. Клиника располагается в Москве, возле станции метро «Маяковская». Очень удобно подъехать с любой стороны города. Мы предоставляем все удобства для комфортного нахождения на территории медицинского заведения.
- Наличие доктора-куратора. Опытный специалист будет на связи в любое время. Наш центр работает в праздники, выходные.
- Комфортные палаты. Они оснащены современной техникой, всеми необходимыми ресурсами для комфортного восстановления.
Не дайте аппендициту навредить Вашему здоровью. Сразу после появления опасной симптоматики позвоните в наш медицинский центр, и мы незамедлительно поможем. Каждая минута на счету, не теряйте времени и получайте только высокопрофессиональную помощь от специалистов мирового уровня. Звоните нам в любое время, скорая помощь будет готова тут же выехать к Вам.
Смертность из-за него вроде бы невысока: всего 0,2-0,3%, но за столь незначительными цифрами кроется около 3000 человеческих жизней, которые врачам не удается спасти. И в летний период, когда многие люди находятся на дачах и далеко от врачей, особенно важно уметь отличать аппендицит от обычных болей в животе, чтобы вовремя обратиться к врачу.
Слепой, но опасный
Аппендикс — короткий и тонкий слепой червеобразный отросток длиной 7-10 см, расположенный на конце слепой кишки (начальный отдел толстой кишки). Как и любой отдел кишечника, аппендикс вырабатывает кишечный сок, но так мало, что особой роли в пищеварении он не играет. Поэтому его долгое время считали «ошибкой природы» и удаляли больным при первой возможности. Но недавно ученые обнаружили в слепом отростке лимфоидные клетки, такие же, как в миндалинах человека. А поскольку эти клетки обладают свойствами защищать организм от инфекций, то родилось предположение, что аппендикс — часть иммунной системы.
Однако количество защитных клеток в нем, как оказалось, весьма незначительно и сильного влияния на иммунитет оказать не может. Так что большинство специалистов по-прежнему уверены, что пользы от червеобразного отростка нет, а вот вред в случае его воспаления может быть существенный: вовремя не диагностированный острый аппендицит может стоить не только здоровья, но и жизни.
Виноваты зубы?
Специалисты не сходятся во мнении о точных причинах развития аппендицита. Однако группы риска определены.
Например, люди, страдающие такими болезнями, как хроническая ангина, воспаление легких, затяжные простуды, заболевания желудочно-кишечного тракта, кариес. В результате этих заболеваний инфекции по кровеносному руслу проникают в аппендикс и провоцируют там воспалительный процесс. Так что здоровые зубы — залог здоровья для аппендицита.
Существует также стрессовая теория. Она основана на том, что в результате волнения у человека происходит резкое сужение кровеносных сосудов и это приводит к внезапному обескровлению червеобразного отростка и развитию его воспаления.
Но чаще всего возникновение аппендицита объясняют засорением соединения толстой кишки и червеобразного отростка, что часто случается при запорах и хронических колитах.
Как его опознать?
У большинства людей аппендикс находится примерно на середине расстояния между пупком и правой подвздошной костью. В этом месте при аппендиците и ощущается максимальная боль. Но если червеобразный отросток приподнят к правому подреберью, ближе к печени, боль будет проявляться в этой области. А если аппендикс опущен в нижнюю часть таза, то у женщин аппендицит легко спутать с воспалением придатков, у мужчин — мочевого пузыря.
При расположении отростка за слепой кишкой, когда он завернут к почке и мочеточнику, возникает боль в пояснице, отдает в пах, в ногу, в область таза. Если же отросток направлен внутрь живота, тогда появляются боли ближе к пупку, в среднем отделе живота и даже под ложечкой.
Боли возникают внезапно, без всякой явной причины. Поначалу они не слишком сильные — их можно еще терпеть. А иногда уже с первых минут приступа острого аппендицита они становятся невыносимыми и протекают по типу колики.
Боль будет мучить человека до тех пор, пока живы нервные окончания отростка. Когда же произойдет его омертвение, нервные клетки погибнут и боли ослабнут. Но это не повод для успокоения. Аппендицит не «рассосется». Наоборот, отступление боли — повод для немедленной госпитализации. Острый аппендицит сопровождается и другими симптомами. В начале заболевания появляется общее недомогание, слабость, ухудшается аппетит. Вскоре может возникнуть тошнота, иногда и рвота, но однократная. Характерна температура в пределах 37,2-37,7 градуса, иногда сопровождаемая ознобом. На языке появляется белый или желтоватый налет.
Распознать аппендицит помогут простые приемы. Но, учтите, проводить самодиагностику надо очень осторожно.
1. Легко постучите подушечкой согнутого указательного пальца в области правой подвздошной кости — при аппендиците там всегда бывает больно.
5. Примите позу эмбриона, то есть лягте на правый бок и подтяните ноги к туловищу. При аппендиците боль в животе ослабнет. Если же вы повернетесь на левый бок и выпрямите ноги, она усилится. Это тоже признак острого аппендицита.
Но этим самодиагностика должна ограничиваться. Не медлите с обращением к врачу, поскольку и сам аппендицит, и все заболевания, под которые он может маскироваться (почечная колика, обострение панкреатита или холецистита, язвенные болезни желудка и 12-перстной кишки, острые воспаления мочевого пузыря, почек, женских органов), требуют госпитализации!
Как лечить
Если поставлен диагноз «острый аппендицит», первоочередное лечение одно — экстренная операция. В настоящее время существует щадящий лапароскопический метод, при котором червеобразный отросток можно удалить без большого разреза. К сожалению, в нашей стране такой вид операций из-за плохой технической оснащенности больниц пока недостаточно распространен.
Главная задача послеоперационного периода — избежать осложнений, например, нагноений послеоперационной раны. В их возникновении чаще всего нет никакой вины хирурга. А быть этому осложнению или не быть, зависит от состояния червеобразного отростка в момент операции — чем больше степень воспаления, тем выше опасность нагноения.
Если операция прошла удачно, молодым пациентам уже на 6-7-е сутки снимают швы и выписывают из больницы. А вот людям пожилого возраста, а также с хроническими заболеваниями (сахарным диабетом, гипертонией, ишемией сердца и др.) швы снимают на 2-3 дня позже. После этого рану желательно скреплять лейкопластырем.
Около месяца не принимайте ванну и не ходите в баню: водные и температурные нагрузки на неокрепшую рубцовую ткань делают шов более грубым, широким и некрасивым. Не меньше трех месяцев, а пожилым полгода нельзя поднимать тяжести. Избегайте спортивных занятий, вызывающих напряжение мышц живота. Старайтесь не простужаться: вам опасно кашлять.
Тяжелый случай
Если пытаться «перетерпеть» аппендицит, может возникнуть перитонит — воспаление брюшной полости. Его симптомы:
нарастающая боль по всему животу, тошнота, рвота, в тяжелых случаях — сонливость, заторможенность, синюшный оттенок лица;
пульс до 120-140 ударов в минуту, температура до 39-40 С;
язык обложен белым налетом, потом становится сухим, как корка, губы высыхают и трескаются;
живот вздувается, болит во всех своих областях, но особенно справа.
Лечится перитонит только оперативным путем. Причем операция весьма сложная и длительная. К сожалению, спасти пациента удается не всегда. Вот почему при появлении любых болей в животе ни в коем случае нельзя затягивать с визитом к врачу. Как говорится, мы никого не хотим пугать, но помнить о том, как опасен аппендицит, следует каждому.