
Каждая клетка организма нуждается в постоянной подаче кислорода, который доставляется кровью по кровеносным сосудам. При местном снижении кровоснабжения клетки начинают испытывать гипоксию и претерпевают дистрофические изменения, приводящие к дисфункции или стойким повреждениям органа. Этот процесс носит название ишемии и наиболее опасен для органов, таких как сердце и головной мозг, которые отвечают за жизнеобеспечение.
Острое прекращение кровотока в сердечной мышце, сопровождающееся некрозом (гибелью) гладкомышечных клеток, называется инфарктом миокарда. Сердце получает кровь по системе венечных артерий, обтурация или спазм которых приводит к ишемическому повреждению участка сердечной мышцы. Ишемия может продолжаться длительное время и являться предшественником инфаркта. Сначала она приводит к повреждению клеток, а затем к некрозу, который уже необратим.
Если же сердце справляется, в дальнейшем поврежденный очаг замещается рубцовой соединительной тканью, которая не несет никакой функциональной роли. Поэтому сердце теряет свою сократительную способность. Разберем, какими первыми симптомами и признаками характеризуется инфаркт миокарда, как оказать первую помощь и как его предотвратить.
Содержание
- Причины инфаркта
- Признаки инфаркта: как распознать?
- Первая помощь при инфаркте
- Рекомендации по профилактике инфаркта миокарда
- Инфаркт миокарда — пять шагов во время приступа
- Что собой представляет заболевание
- Почему может случиться приступ?
- Факторы риска
- Формы заболевания
- Как распознать сердечный приступ
- Типичная форма
- Атипичное протекание болезни
- Постановка диагноза
- Проблемы и сложности лечения
- Лечение
- Возможные осложнения
- Профилактические меры
- Вопросы и ответы
Причины инфаркта
Чаще всего причиной инфарктов является атеросклероз и обтурация коронарного сосуда тромбом или атеросклеротической бляшкой. Реже этиологическим фактором может выступать эмболия или спазм сосуда.
Предрасполагающие факторы риска:
- повышенное артериальное давление;
- высокий уровень холестерина;
- курение, алкоголизм;
- низкая двигательная активность;
- диабетповышенный уровень глюкозы в плазме;
- ожирение;
- генетическая предрасположенность;
- эмоциональные потрясения;
- мужской пол – мужчины в большей степени подвержены атеросклерозу как основополагающему фактору инфаркта, женщин до возраста естественной менопаузы защищают эстрогены;
- возраст старше 65 лет – фактор актуален и для женского, и для мужского пола в равной степени;
- перенесенные стафилококковые и стрептококковые инфекции;
- стенокардия;
- неправильное питание.
Преимущественно инфаркты случаются в утренние часы. Приступу может предшествовать эмоциональное и физическое перенапряжение, переутомление или скачок артериального давления.
Признаки инфаркта: как распознать?
Главным признаком острого инфаркта миокарда является внезапно возникшая непреходящая боль, не купирующаяся приемом нитроглицерина. Иногда основным симптомом выступает внезапная остановка сердца.
Первые симптомы и признаки инфаркта миокарда:
- болевые ощущения – носят внезапный и жгучий характер, могут иррадиировать в шею, нижнюю челюсть, плечо, лопатку и руку, длятся от 15 минут до нескольких часов;
- боль, которая не снимается нитроглицерином;
- бледность кожных покровов;
- сильное чувство страха;
- обильный, холодный и липкий пот;
- сильная слабость.
Приступ может также сопровождаться одышкой, тошнотой, головокружением, падением артериального давления и нарушениями сердечного ритма.
Но основные симптомы инфаркта весьма вариабельны и могут маскироваться под другие острые заболевания. Это определяет трудности дифференциальной диагностики, которая под силу только опытному врачу. Атипичный характер течения инфаркта миокарда включает в себя следующие варианты:
- абдоминальный – протекает с симптомами желудочно-кишечных заболеваний (боли в эпигастрии, тошнота и рвота, метеоризм);
- астматический – возникает кашель и прогрессирующая одышка, напоминающая бронхиальную астму;
- аритмический – на первый план выходят нарушения сердечного ритма;
- церебральный – характеризуется головной болью, головокружением, изменениями сознания и неврологическими симптомами;
- коллаптоидный – наблюдается резкое падение артериального давления, головокружение, потемнение в глазах, вплоть до потери сознания;
- отечный – сопровождается симптомами правожелудочковой недостаточности: периферическими отеками, одышкой, слабостью, асцитом, гепатомегалией;
- периферический – перемещение очага боли в руку, челюсть, позвоночник;
- смешанный – комбинация атипичных форм течения;
- безболевой – редкий тип течения, наблюдается при расстройствах чувствительности, например, при диабете.
Первые симптомы инфаркта миокарда и ишемической болезни сердца у мужчин и у женщин практически не различаются. У женщин признаки скорого приступа чаще всего носят атипичный характер течения. Боли могут появляться в различных частях тела и сопровождаться другими нехарактерными проявлениями.

Первая помощь при инфаркте
При подозрении на инфаркт миокарда необходимо знать, что делать и как оказать первую помощь в домашних условиях. Она преследует несколько целей: снижение нагрузки на сердце, обеспечение притока кислорода и борьбу со спазмом сосудов. Данные мероприятия направлены на уменьшение выраженности неблагоприятных последствий до начала оказания специализированной медицинской помощи.
Оказание первой медицинской помощи при инфаркте миокарда:
- срочно вызвать бригаду скорой помощи – указать местоположение, имеющиеся симптомы, попросить приезда бригады реаниматологов и кардиологов;
- помочь больному принять полусидячее или полулежачее положение, при котором верхняя часть тела должна находиться выше нижней, ноги полусогнуты в коленях;
- успокоить больного, расстегнуть стесняющую одежду и открыть окно для обеспечения притока воздуха;
- измерить артериальное давление;
- дать таблетку нитроглицерина подъязычно в дозировке 0,5 г, через 5-15 минут можно дать таблетку повторно, но не более трех раз (можно использовать нитраты в форме спрея – Изокет). Однако при низком давлении нитроглицерин противопоказан, так может спровоцировать коллапс;
- при сильном беспокойстве можно дать седативные препараты (настойку валерианы, пустырника, Валокордин);
- дать разжевать 250 мг (половина таблетки) аспирина при отсутствии язвенной болезни желудка в стадии обострения.
Первая доврачебная помощь при инфаркте должна быть верной и быстрой. Это значительно увеличит шансы больного на выживание и скорое возвращение к полноценной жизни.
В случае отсутствия пульса и дыхания необходимо не паниковать и срочно приступить к сердечно-легочной реанимации, состоящей из непрямого массажа сердца и искусственного дыхания. Реанимация проводится в соотношении 30 надавливаний на грудину к двум вдохам «рот в рот». Руки выпрямляют, кладут одну руку основанием на грудину, сверху ставят вторую руку (обе ладони перпендикулярны друг к другу). Так начинают ритмично надавливать на грудь, не отрывая руки. При надавливании важно не сгибать верхние конечности в локтях, делать толчки всей массой тела. Сила надавливаний должна быть такой, чтобы компрессия грудной клетки составляла не менее 5 см. Манипуляции проводят до приезда скорой помощи.
Бывают такие ситуации, когда рядом никого нет. Если вы дома остались одни и почувствовали характерные симптомы, то:
- присядьте, прекратите любую физическую нагрузку, успокойтесь;
- примите таблетку нитроглицерина или впрысните 1 дозу нитроглицерина;
- постарайтесь вызвать скорую помощь и открыть входную дверь.
Первая врачебная помощь пациенту при инфаркте миокарда нацелена на купирование боли, ограничение распространения площади некроза, восстановление локального кровотока и предупреждение ранних осложнений.
Рекомендации по профилактике инфаркта миокарда
Первое, что необходимо контролировать для предупреждения острых форм ишемии миокарда – это уровень холестерина. Снижение холестерина даже на 10% уменьшает вероятность инфаркта миокарда на 15%. Также очень важно контролировать показатели артериального давления и свертываемости крови.
Для профилактики атеросклероза как основоположника ишемии следует придерживаться следующих принципов:
- придерживаться правил здорового питания – увеличьте потребление растительной пищи, употребляйте рыбу, откажитесь от фастфуда, кондитерской выпечки, жирной и жареной пищи, колбас, газированных напитков, сосисок и полуфабрикатов; также холестерин возрастает при употреблении молока, сыра, кефира, сметаны и сливок;
- следить за уровнем холестерина, в случае, если его уровень повышен, необходимо соблюдать диету;
- снизить количество потребляемой соли (до 5 граммов в день);
- держать под контролем массу тела;
- прекратить курение и употребление спиртных напитков;
- заниматься умеренными физическими нагрузками 2-4 раза в неделю по 30 минут (прогулки, ходьба, бег, велосипед, плавание, танцы);
- проходить ежегодный медицинский осмотр;
- следить за артериальным давлением, при наличии артериальной гипертензии необходимо принимать гипотензивные препараты и регулярно контролировать артериальное давление;
- следить за уровнем глюкозы крови;
- контролировать показатели свертываемости крови, при повышенном риске тромбоза нужно принимать ацетилсалициловую кислоту (аспирин);
- снизить влияние стрессовых факторов, установить правильный режим работы, отдыха и сна.
Инфаркт миокарда является тяжелым заболеванием, сопряженным с серьезными осложнениями. И даже после перенесения приступа и сохранения жизни насосная функция сердца может значительно снижается и сопровождается развитием хронической сердечной недостаточности. И только изменение образа жизни поможет проводить результативную профилактику развития атеросклероза, инфаркта миокарда и других сердечно-сосудистых заболеваний.
Если же вы или ваши близкие почувствовали первые признаки инфаркта, следует незамедлительно вызвать скорую помощь. Бригада медиков «Приоритет» прибудет на вызов быстро благодаря использованию современных систем навигации. Ближайшая карета будет направлена к вам еще в момент разговора с диспетчером.
Автомобили компании «Приоритет» оснащены всем необходимым оборудованием последнего поколения для оказания экстренной помощи на дому и по дороге в стационар. Запишите номер для вызова скорой помощи: +7 (812) 313-21-21. Мы работаем без выходных, круглосуточно, выезжаем к пациентам в любом состоянии.
Инфаркт Миокарда — это очаговый некроз (омертвение) сердечной мышцы (миокарда), обусловленный более или менее длительным прекращением доступа крови к миокарду.
В основе этого процесса лежит нарушение проходимости одной из коронарных (венечных) артерий сердца, пораженных атеросклерозом, которая приводит к коронарной недостаточности сердца. Атеросклероз — это длительный процесс, который постепенно ведет к сужению сосудов, замедлению тока крови.
Инфаркт — самое тяжелое проявление ишемической болезни сердца.
Нарушение проходимости коронарных артерий может произойти в результате закупорки артерии тромбом или из-за резкого его сужения — спазма.
Чаще всего в происхождении инфаркта миокарда одновременно участвуют оба этих фактора.
Возникший в результате нервных влияний (переутомление, волнение, психическая травма и пр) длительный и сильный спазм коронарной артерии, замедлению тока крови в нем и образованию вследствие этого тромба.
Каким образом возникает инфаркт миокарда?
Для полноценной и стабильной работы сердца необходимо постоянное поступление к миокарду оксигенированной (обогащенной кислородом) крови. Доставку этой крови к тканям сердца осуществляется по артериям сердца или так называемым коронарным артериям. При атеросклерозе возникает поражение коронарных артерий с уменьшением их внутреннего просвета. Соответственно эти артерии уже не в состоянии доставлять к миокарду необходимое количество крови и миокарда начинает страдать от нехватки поступления кислорода, особенно усиливающейся при физической нагрузке. Это состояние носит название ишемии миокарда, а заболевание известно как ишемическая болезнь сердца. В зарубежной медицине его называют коронарной болезнью сердца. При атеросклерозе коронарных артерий в их просвете формируются атеросклеротические бляшки, которые как раз и суживают просвет. В состав бляшки входит холестерин, белки, липиды, лейкоциты (белые воспалительные клетки крови), которые постепенно накапливаясь в интиме (так называется внутренняя оболочка артерий) артерии, приводят к ее увеличению. Однако в некоторых случаях возможен прорыв содержимого атеросклеротической бляшки в просвет сосуда или разрыв внешней оболочки с формированием на ее поверхности тромба. Если образовавшийся тромб полностью закупоривает просвет артерии, развивается острая нехватка кислорода и возникает инфаркт миокарда.
В редких случаях причиной ишемической болезни сердца и инфаркта миокарда может стать вызванный различными факторами спазм (сокращение мышечной оболочки с резким уменьшением просвета) коронарных артерий. Такая форма коронарной болезни сердца называется вазоспастической стенокардией. Во время спазма также возможно развитие острой нехватки кровоснабжения миокарда с образованием зоны инфаркта.
Кровоснабжение миокарда устроено таким образом, что каждая артерия и ее веточки обеспечивают кровоток к определенной области миокарда. Обычно коронарных артерий две — левая коронарная артерия и правая коронарная артерия. Левая, более крупная отвечает за кровоснабжение левого желудочка сердца (точнее левых отделов сердца), а правая — правых. Соответственно размеры формирующегося инфаркта миокарда зависят от калибра пораженной артерии, времени прошедшего с момента его развития и предпринятого лечения.
При благоприятном течении инфаркта и правильном лечении в области повреждения миокарда формируется рубец. Сроки образования рубца и регенерации ткани после инфаркта составляют в среднем 7-8 недель. Поскольку сердце является насосом, прокачивающим кровь к остальным органам и тканям, при повреждении стенки желудочков и развитии рубцовой ткани возможно снижение насосной функции сердца.
Классификация инфарктов миокарда
В настоящее время классификация инфарктов миокарда производится по его глубине и по расположению.
Если инфаркт захватывает всю толщину стенки, то говорят о проникающем инфаркте миокарда или Q-позитивном инфаркте миокарда, или инфаркте миокарда с подъемом (элевацией) ST, все это синонимы. В противном случае говорят, соответственно, о непроникающем, или Q-негативном, или инфаркте миокарда без подъема ST.
В диагнозе также указывают стенку сердца, в которой произошла проблема, например передняя, задняя, боковая, нижняя. Указывается и область — верхушечная, передне-перегородочная и т.д.
Слово «обширный» говорит о том что инфаркт захватывает большую часть мышцы или сразу несколько ее стенок, например: переднее-верхушечно-боковую.
Мелкоочаговый инфаркт указывает на то, что изменения произошли только в одной небольшой области, например: верхушечной или перегородочной.
Нужно сказать, что в диагнозе Вы можете еще найти слово «острый инфаркт миокарда» — это означает что от начала развития прошло не более 28 дней; «рецидивирующий инфаркт миокарда» — это означает что развился еще один инфаркт в течении 28 дней от начала предыдущего (и такое бывает не редко); и «повторный инфаркт» — повторное развитие в сроки превышающие 28 дней от последней сосудистой катастрофы.
Если вникнуть в диагноз, то в конце еще упоминается некий Киллип (killip) с арабской цифрой от I-IV, эта цифра указывает степень снижения насосной функции сердца в момент развития инфаркта. Чем больше цифра, тем тяжелее состояние пациента.
Причины инфаркта
Тромбоз, тромбоэмболия +атеросклероз.
Атеросклероз + нервно-психическое напряжение, физическая нагрузка.
Стресс.
В результате стресса происходит выброс катехоламинов, которые усиливают и учащают сердечные сокращения, вызывающих сужение сосудов, в результате возникает хроническая гипоксия тканей и органов.
Курение.
Злоупотребление алкоголем.
Инфаркт чаще возникает у мужчин в возрасте 40-60 лет, а иногда и у более молодых. Заболевают чаще лица ведущие малоподвижный образ жизни, склонные к атеросклерозу, гипертонической болезни, ожирению, диабету и другим нарушениям обмена веществ. Около половины случаев инфаркт миокарда возникает на фоне стенокардии, и наоборот — у многих больных стенокардия наступает после перенесенного инфаркта.
Стенокардия и инфаркт миокарда представляют собой разные проявления одного и того же болезненного процесса.
Виды инфарктов миокарда
Наиболее часто развиваются инфаркты в передней стенке левого желудочка, задней стенке левого желудочка, межжелудочковой перегородке и боковой стенке левого желудочка. Инфаркты правого желудочка встречаются очень редко.
По локализация очага некроза:
1. Инфаркт миокарда левого желудка (передний, боковой, нижний, задний),
2. Изолированный инфаркт миокарда верхушки сердца,
3. Инфаркт миокарда межжелудочковой перегородки,
4. Инфаркт миокарда правого желудочока,
5. Сочетанные локализации: задне-передний, передне-боковой, нижне-боковой и др.
По ширине поражения, определяется по ЭКГ:
1. Крупноочаговый (обширный) инфаркт миокарда (Q-инфаркт),
2. Мелкоочаговый инфаркт миокарда.
По глубине (в зависимости от того, какой слой сердца охвачен):
1. Субэндокардиальные,
2. Субэпикардиальные,
3. Интрамуральные
4. Трансмуральные (охватывает все слои сердца).
По течению:
1. Моноциклический ИМ
2. Затяжной ИМ
3. Рецидивирующий ИМ (развивается новый очаг некроза в течение 3-7 дней)
4. Повторный ИМ (новый очаг развивается через 1месяц)
Электрически немые зоны на ЭКГ — это инфаркт.
На ЭКГ лучше диагностируется трансмуральный инфаркт, инфаркт передней стенки. Трудно определить по ЭКГ инфаркт, который сочетается с аритмией, пароксизмальной тахикардией, блокадами и ЭКГ-негативные формы. По ЭКГ инфаркт определяется в 80% случаев.
Стадии развития инфаркта
Период предвестников, продромальный (от нескольких часов до нескольких дней).
Проявляется кратковременными болями в области сердца или за грудиной. В этот период уменьшается кровоснабжение сердца.
Острейший период, болевого приступа (от нескольких часов до 1 суток).
Острый период, лихорадочный (8-10 дней).
Во 2-ой и 3-ий периоды происходит некроз и размягчение пораженного участка миокарда.
Подострый период (от 10 дней до 4-8 недель). Начинается период выздоровления.
Период Рубцевания (от 1,5-2 мес. до 6 мес).
Клиника включает 2 синдрома:
1. Болевой синдром (условно)
2. Резапционно-некротический синдром (условно).
Болевой синдром — это клиническое проявление развивающегося очага некроза. (1-ая стадия некроза).
Типичный болевой синдром — это боль в области сердца, жгучая, давящая, иррадиирующая шире, чем при стенокардии в левую руку, правую, челюсть. Нет положения, успокаивающего боль. Боль нарастающая, больной бледный, появление липкого холодного пота, цвет кожных покровов серо-бледный, потом восковидный, может быть одутловатое лицо, аритмия. Систолическое давление падает, диастолическое остается на одном уровне или поднимается. Уменьшение расстояния АД между систолическим и диастолическим — признак инфаркта. Пульс слабый, нитевидный. Тоны глухие.
Атипичный болевой синдром.
1-ая группа — Гастралгическая боль, изжога, слабость, рвота через 5-10 мин после еды, как правило сопровождается нарушением стула, вздутием живота.
2-ая группа — Безболевой синдром, по типу приступа сердечной астмы (status astmaticus), удушье, клокочущее дыхание. Но вводить эуфиллин при инфаркте, острой лево-желудочковой недостаточности нельзя.
Аритмическая форма — пока аритмия не купирована, больного надо лечить как при инфаркте.
Преходящие мозговые нарушения.
Бессимптомная форма — жалоб нет.
Резапционно-некротический синдром — клинические проявления уже развившегося очага некроза, развившегося в очаге асептического воспаления. (2-ая стадия инфаркта).
Резапционно-некротический синдром — это уже к концу первых суток и к началу вторых поднимается температура до 37,5—38,5 С. Температура должна в течение 7 дней нормализоваться. Но если длится более 7 дней , значит появились осложнения.
Осложнения инфаркта миокарда
При отсутствии своевременного лечения инфаркт миокарда может привести к острой сердечной недостаточности, кардиогенному шоку, разрыву сердца, нарушениям сердечного ритма и другим опасным состояниям.
Осложнения, связанные с инфарктом миокарда, требуют неотложной медицинской помощи.
Что можете сделать вы
Если вы заметили у себя или у близких описанные выше симптомы, необходимо в срочном порядке вызвать скорую помощь. До приезда врача следует оказать первую помощь — придать человеку удобное сидячее или лежачее положение, дать нитроглицерин (его рассасывают под языком) и корвалол (30-40 капель внутрь).
Что может сделать врач
Во избежание ошибок при малейшем подозрении на инфаркт пациента как можно скорее доставляют в больницу. Лечение инфаркта миокарда обязательно проводится в реанимационном отделении стационара.
Терапия включает обезболивающие, препараты, способствующие растворению образовавшегося тромба, лекарства, снижающие артериальное давление, уменьшающие объем циркулирующей крови, снижающие частоту сердцебиений. Эффективность лечения зависит от времени, прошедшего с момента начала заболевания до попадания в больницу.
После стационара начинается необыкновенно важный период реабилитации, который длится до 6 месяцев. Врач назначит вам необходимую терапию. Некоторые лекарства предстоит принимать всю оставшуюся жизнь. Однако при выполнении назначений, отказе от курения и соблюдении диеты люди после инфаркта миокарда еще долгие годы живут полноценной здоровой жизнью.
Профилактика инфаркта
Профилактикой инфаркта миокарда является ежегодная диспансеризация и своевременная адекватная терапия хронических заболеваний, таких как ишемическая болезнь сердца, гипертоническая болезнь, атеросклероз и др.
Диагноз ишемической болезни сердца является основанием для оценки состояния коронарных артерий с помощью коронарной ангиографии (коронарографии). Специальным образом выполненные рентгеновские снимки позволяют определить точное местоположение атеросклеротических бляшек и степень сужения коронарных артерий. При наличии показаний найденные сужения могут быть расширены изнутри сосуда — эта процедура называется коронарная ангиопластика. Кроме того, в коронарную артерию может быть имплантирован стент — металлический каркас, который будет поддерживать раскрытое состояние сосуда. В отдельных случаях проводят сложную операцию аортокоронарное шунтирование, когда вставляют дополнительные сосуды между аортой и коронарными артериями, огибая место сужения коронарного сосуда и создавая возможность, чтобы кровь поступала к сердечной мышце.
Больше половины смертей в России вызваны сердечно-сосудистыми заболеваниями.
Этот показатель в три с лишним раза выше, чем в развитых странах. К тому же число больных, вернувшихся после инфаркта к полноценной жизни, у нас, к сожалению, гораздо меньше, чем в этих странах. А все потому, что в нашей стране непростительно мало внимания уделяется профилактике сердечных заболеваний и их своевременной диагностике. Поэтому когда человек наконец обращается к медикам, они подчас бывают уже бессильны.
А еще одна причина — люди в нашей стране плохо знают врага «в лицо». Между тем даже минимальные знания в этой области — дополнительный шанс на долгую жизни.
Что такое инфаркт
Инфаркт миокарда — острое состояние, вызванное омертвением участка ткани сердечной мышцы. Что при этом грозит человеку:
- остановка или разрыв сердца;
- фибрилляция желудочков (то есть их беспорядочного сокращения, которое всегда ведет к прекращению тока крови даже в крупных артериях);
- острая сердечная недостаточность или другие состояния, которые реально угрожают жизни больного.
Почему это случается
Главная причина болезни — атеросклероз. Если в крови в избытке содержатся некоторые жиры (холестерин и другие липиды), они откладываются в стенке крупных артерий в виде так называемых атеросклеротических бляшек. В самый неожиданный момент бляшка, а значит, и внутренняя оболочка артерии сердца может треснуть, надорваться. На этом месте образуются сгустки крови, закрывая просвет артерии. Кровоток прекращается, начинается гибель клеток сердца и развивается инфаркт миокарда.
Чем крупнее артерия, по которой прекращается кровоток к сердцу, тем больше клеток миокарда погибнет, тем инфаркт обширнее.
Целостность атеросклеротической бляшки могут нарушить учащенное сердцебиение и повышение артериального давления из-за стресса, сильной физической или эмоциональной нагрузки. Но нередко инфаркт развивается безо всякой видимой причины, зачастую даже во сне. Самое «любимое» его время — раннее утро.
- принадлежность к мужскому полу (мужчины старше 40 лет и даже более молодые — наиболее уязвимая группа);
- постклимактерический возраст у женщин;
- наследственность — наличие в роду родственников, у которых случались ранние инфаркты;
- повышенное содержание холестерина в крови (более 5 ммоль/л или более 200 мг/дл);
- курение (один из наиболее существенных факторов риска!);
- избыточная масса тела, неправильное питание и малоподвижный образ жизни;
- чрезмерные эмоциональные нагрузки;
- повышение артериального давления (более 140/90 мм рт.ст. в любом возрасте);
- сахарный диабет.
Даже один из этих факторов создает реальную угрозу «знакомства» с инфарктом миокарда. А если их больше, визиты к кардиологу должны стать регулярными. А в вашей домашней аптечке наличие нитроглицерина и валокордина обязательно.
Предвестники
Всем хорошо известен термин — предынфарктное состояние. Помимо появления сердечных болей, у человека в этот период может возникать чувство беспокойства, подавленности. Но иногда инфаркт развивается сразу с острейшего периода, без предвестников.
Внимание! При малейшем подозрении на инфаркт немедленно вызывайте «скорую помощь» — фактор времени имеет здесь решающее значение. Это шанс остаться в живых. Симптомы у болезни такие:
- Основной признак инфаркта — сильная боль в середине грудной клетки. Ощущения сдавливания сердца, жжения.
- Боль может отдавать в челюсть, шею, руку, плечо, спину. Похожая боль возникает и при стенокардии, но во время нагрузки, а при инфаркте она более сильная и чаще начинается в состоянии покоя, причем не проходит и после принятия лекарств.
- Сильная слабость, беспокойство, нехватка воздуха. Появляется одышка, отмечаются скачки артериального давления. Человек бледнеет, покрывается холодным потом.
- Иногда боль возникает далеко от сердца. Когда боли распространяются в область живота или в бедро, может появиться рвота или икота. В таких случаях инфаркт часто путают с пищевым отравлением или заболеваниями органов брюшной полости.
- Иногда инфаркт сопровождает беспричинное повышение температуры до 38,5 градуса. Вместе с одышкой и болями в груди отчасти напоминает острую простуду. Появляется головокружение, больной может потерять сознание.
Если у больного наблюдается хотя бы один из этих симптомов, без сомнения вызывайте «скорую». Пусть врач на месте сделает ЭКГ и уточнит диагноз. Ведь при инфакрте совсем не обязательно возникают нетерпимые боли.
Профилактика
- Когда-то было модным «бегать от инфаркта», теперь специалисты считают предпочтительными пешие прогулки на свежем воздухе — не менее 5-6 километров в день.
- Поддерживайте в норме артериальное давление.
- Нормализуйте уровень сахара в крови.
- Бросайте курить! Это один из надежных способ профилактики инфаркта.
- Постарайтесь сбросить лишний вес. Питание должно быть с минимальным содержанием животных жиров и холестерина. Больше овощей и фруктов. Вместо свинины — белое мясо птицы, сливочное масло замените растительным, лучше всего оливковым, сало — рыбой.
До приезда врача
В дачный сезон возрастает число так называемых огородных инфарктов. Врачи советуют: в дачной аптечке обязательно должны быть лекарства для снижения давления, нитроглицерин и тонометр. Важно уметь оказать первую помощь больному до приезда специалиста.
- Если боль не проходит в течение 4-5 минут, положите под язык таблетку нитроглицерина и дождитесь ее полного растворения. Помните, что нитроглицерин может резко снизить артериальное давление.
- Если первая таблетка не помогла, можно принять еще. Но не принимайте более пяти таблеток в течение часа. Можно разжевать полтаблетки обычного аспирина.
И не медлите с вызовом «скорой помощи».
советы
Последнее средство
В случае клинической смерти (отсутствие сознания, дыхания и сердцебиения, широкий зрачок), не теряя времени и не дожидаясь врача, сами попытайтесь вернуть человека к жизни: проведите вентиляцию легких при помощи искусственного дыхания «рот в рот», сделайте непрямой массаж сердца. Да, хотя и страшно давить при инфаркте на грудь человека, но врачи признают — другого пути реанимации просто нет.
Вот как описывается эта процедура:
- Положите больного на жесткую поверхность.
- Встаньте на колени сбоку от пострадавшего — на уровне его груди.
- Расстегните на нем пояс и все сдавливающие части одежды.
- Положите основание вашей правой ладони (если вы не левша) на нижнюю треть грудины. Основание второй ладони поместите сверху, выпрямите пальцы обеих рук так, чтобы они составили косой крест. Опираясь на грудь прямыми руками, производите резкие давящие движения на грудную клетку со скоростью до 100 раз в минуту.
- Усилие направляйте строго вертикально. Руки не сгибайте.
- Глубина давления на грудину минимум 5 сантиметров.
Инфаркт миокарда — пять шагов во время приступа
Инфаркт миокарда – это гибель сердечной мышцы в результате остро возникшего и резко выраженного дисбаланса между потребностью миокарда ( сердечной мышцы ) в кислороде и его доставки.
Преобладающий возраст возникновения инфаркта миокарда – 40-70 лет. Преобладающий пол – мужской ( мужчины и женщины старше 70 лет заболевают одинаково часто).
Причины инфаркта миокарда:
- наиболее частая причина – тромбоз венечной артерии, развившийся на фоне атеросклероза – до 90 % всех случаев
- реже инфаркт может возникать и в результате других причин – спазм венечной артерии (в т.ч. в следствие употребления никотина, кокаина, амфетаминов), закупорка частями пристеночного тромба на искусственном клапане, частями опухоли, артерииты, травма сердца, амилоидоз.
Факторы риска инфаркта миокарда:
- высокий уровень холестерина в крови,
- сахарный диабет,
- артериальная гипертензия,
- малоподвижный образ жизни,
- семейный анамнез,
- курение.
Проявления инфаркта миокарда:
— основное проявление – боль в грудной клетке более 15-20 минут, боль «отдает» по внутренней поверхности левой руки, производя ощущения покалывания в левой руке, запястье, пальцах. Другими возможными областями иррадиации являются плечевой пояс, шея, челюсть, межлопаточное пространство, также преимущественно слева. Таким образом , и локализация, и иррадиация боли не отличаются от приступа стенокардии.
Боль при инфаркте очень сильная, воспринимается как кинжальная, раздирающая, жгучая, «кол в грудной клетке». Иногда это чувство настолько невыносимое, что заставляет кричать. Также как и при стенокардии, может возникнуть не боль, а дискомфорт в грудной клетке: чувство сильного сжатия, сдавления, ощущение тяжести «стянуло обручем, сжало в тиски, придавило тяжелой плитой». У некоторых людей возникает лишь тупая боль, онемение запястий в сочетании с тяжелой и длительной загрудинной болью и дискомфортом в грудной клетке.
Начало ангинозной боли при инфаркте миокарда внезапное, часто в ночные или предутренние часы. Болевые ощущения развиваются волнообразно, периодически уменьшаясь, но не прекращаются полностью. С каждой новой волной болевые ощущения или дискомфорт в грудной клетке усиливаются, быстро достигают максимума, а затем ослабевают.
Важно помнить, что для образования инфаркта достаточно продолжительной боли более 15 минут. Еще одним важным отличительным признаком инфаркта миокарда является отсутствие уменьшения или прекращения боли в состоянии покоя или при приеме нитроглицерина (даже повторном)
Пять шагов во время приступа:
- 1 шаг: если боль возникла во время нагрузки – немедленно прекратите ее, сядьте удобней и опустите ноги
- 2 шаг: если боль возникла в покое, в положении лежа – сразу же удобно сядьте с опущенными ногами
- 3 шаг: обеспечьте доступ свежего воздуха ( откройте окно, расстегните затрудняющую дыхание одежду )
- 4 шаг: примите 1 таблетку нитроглицерина под язык или впрысните аэрозоль под язык (не вдыхая ) 1 дозу нитроглицерина, если эффекта нет, то повторите прием таблетки через 3 минуты, а аэрозоля через 1 минуту
- 5 шаг: если боль не проходит, то вызвать врача «скорой помощи», а до его прибытия разжевать 0, 25 г аспирина
Будьте здоровы !!!
 Кардиолог Соколов Денис Владимирович Стаж 15 лет Врач кардиолог первой категории, кандидат медицинских наук, член Asute Cardiovascular Care Association (ASSA) Внимание! Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи). Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Кардиолог Соколов Денис Владимирович Стаж 15 лет Врач кардиолог первой категории, кандидат медицинских наук, член Asute Cardiovascular Care Association (ASSA) Внимание! Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи). Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Заболевания сосудов и сердца – наиболее частая причина смерти. Среди этих патологий одну из первых строк занимает инфаркт миокарда. Несмотря на то, что болезнь достаточно хорошо изучена, и медики в целом умеют с ней справляться, основная сложность заключается в быстром развитии необратимых повреждений сердечной мышцы. Счет, как правило, идет даже не на часы, а на минуты от появления первых признаков инфаркта миокарда. Поэтому каждый должен знать особенности этого состояния и представлять, как необходимо вести себя во время приступа.
Что собой представляет заболевание
Инфарктом миокарда принято называть тяжелейшую форму ишемии сердца, при которой у больного быстро развивается состояние, непосредственно угрожающее его жизни. Нарушается кровоснабжение тканей сердечной мышцы, из-за чего в ней быстро формируется область некроза – отмирания клеток. Спазматическое сужение либо закупорка просвета сосудов создает препятствие для кровотока. Поскольку миокард, т.е. средний слой мышечной ткани сердца, составляет основную часть этого органа, то его поражение представляет огромную опасность. Чем быстрее будет оказана медицинская помощь, тем больше шансов на благополучный исход приступа.
Почему может случиться приступ?
Ни одно заболевание, тем более столь тяжелое, не развивается внезапно у абсолютно здорового человека. К основным причинам инфаркта миокарда медики относят:
- атеросклеротическое поражение сосудов, следствием которого становится ишемия миокарда, приводящая к длительному нарушению кровоснабжения его тканей из-за критического сужения артериального просвета;
- тромбоз, т.е. полное или частичное закупоривание сосудов сгустком крови либо атеросклеротической бляшкой;
- эмболия артерий, которая приводит к образованию некротического очага в тканях сердечной мышцы;
- пороки либо наследственные заболевания сердца.
У многих пациентов к приступу приводит сочетание нескольких причин: инфаркт миокарда развивается из-за тромбирования суженного спазмом просвета артерии при наличии атеросклеротических бляшек либо кровоизлияния в стенку сосуда.
Факторы риска
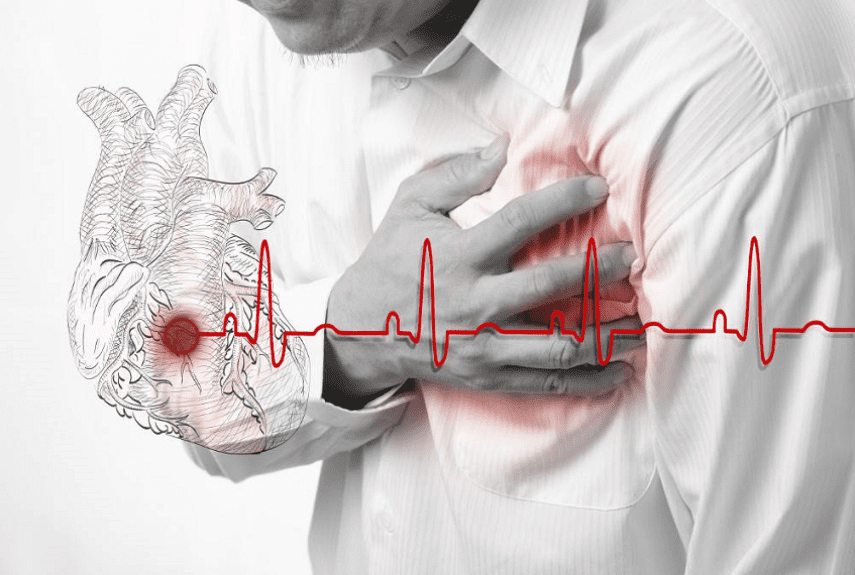
Существует ряд объективных факторов, которые существенно повышают риск развития заболевания. К ним относят:
- возрастные показатели: после 40 лет частота инфарктов миокарда заметно увеличивается;
- пол больного: в период между 40 и 65 годами инфаркт миокарда встречается гораздо чаще у мужчин, чем у женщин, после этого возраста статистика выравнивается для обоих полов;
- наличие стенокардии, артериальной гипертонии, эндокардита, ревмокардита, других сердечных заболеваний;
- увеличенная масса тела, ожирение;
- психологический стресс либо физическое перенапряжение на фоне ишемии сердца, атеросклероза;
- наличие сахарного диабета;
- малоподвижный образ жизни;
- курение, употребление алкоголя.
Сочетание нескольких основных факторов риска инфаркта миокарда особенно опасно, поэтому людям, у которых они присутствуют, необходимо быть максимально осторожными и тщательно следить за своим здоровьем.
Формы заболевания
Существует медицинская классификация инфарктов миокарда, при помощи которой кардиологи выделяют варианты течения болезни в зависимости от локализации пораженного участка, его размеров, глубины и других признаков.
В соответствии с размерами участка некротизированной ткани инфаркт миокарда может быть:
- мелкоочаговым, когда в сердечной мышце образуется несколько разрозненных пораженных зон небольших размеров;
- крупноочаговым, для которого характерна обширная зона поражения тканей.
В зависимости от глубины некроза различают:
- трансмуральное поражение по всей толщине мышечной ткани;
- субэпикардиальное, когда зона поражения прилегает к эпикардиальной ткани;
- субэндокардиальное, с пораженным участком, прилегающим к эндокардиальной ткани;
- интрамуральное, находящееся в мышечной толще.
По частоте развития различают первичный, повторный и рецидивирующий инфаркт миокарда.
В зависимости от показателей электрокардиографии выделяют следующие формы инфаркта миокарда:
- Q-инфаркт, наиболее характерный для крупноочаговых приступов;
- не Q-инфаркт, чаще встречающийся при мелкоочаговом поражении тканей.
Кроме того, заболевание проявляется:
- типично, с болями в загрудинной или прекардиальной области;
- атипично, с болями, локализованными в других участках либо вовсе без болевых ощущений.
Определение вида инфаркта миокарда по его признакам и симптоматике позволяет выбрать оптимальную схему лечения, которая наилучшим образом подходит конкретному пациенту.
Как распознать сердечный приступ
Перечислить симптомы инфаркта миокарда довольно сложно, поскольку они различны для разных периодов развития патологического состояния. У многих пациентов присутствует собственный набор клинических проявлений, что наиболее характерно для атипичной формы протекания процесса.
Типичная форма
При типичной форме приступ протекает следующим образом.
- Продромальная стадия инфаркта миокарда. Примерно у 45% пациентов приступ начинается внезапно, и этот этап у них отсутствует. У остальных больных учащаются и усиливаются загрудинные боли, появляется чувство страха, ухудшается общий тонус. Антиангинальные препараты почти не помогают.
- Острейшая стадия. Она длится от 30 минут до нескольких часов и сопровождается сильнейшими болями, локализованными за грудиной. Боль может иррадиировать в левую руку, ключицу или левую сторону нижней челюсти, а также в спину между лопатками. Характер болей, как правило, режущий, жгучий либо сдавливающий, ощущения волнообразно усиливаются и ослабевают.
- Острый период. Его продолжительность составляет от 2 до 10 дней (при рецидивах). Как правило, в это время давящие боли прекращаются. Если они продолжаются, это означает, что некроз еще не остановлен. Артериальное давление снижается примерно на 20% от обычной величины. Ритмичность сердцебиений нарушена.
- Подострая стадия инфаркта миокарда. Длится примерно месяц, в течение которого пациент постепенно возвращается к своему обычному состоянию: нормализуется температура тела, проходит одышка, стабилизируется ритм сердцебиений.
- Постинфарктный период. В течение полугода формируется рубец на месте некротического повреждения. Если зона некроза была небольшой, сердечная недостаточность полностью устраняется. При обширном участке поражения формируется прогрессирующая сердечная недостаточность.
Симптомы инфаркта миокарда у мужчин и женщин практически одинаковы.
Атипичное протекание болезни
При атипичном течении заболевания сложно распознать признаки инфаркта миокарда, поскольку локализация болей может указывать и на другие недомогания. Различают следующие формы заболевания:
- абдоминальную, для которой характерны боли, локализующиеся в области желудка либо пищевода, а также тошнота и иногда рвота;
- отечную, признаком которой служат сильные отеки конечностей, сердечная недостаточность и одышка – свидетельство обширного очага некротизации тканей;
- церебральную, сопровождаемую шумом в ушах, головокружениями, потерей сознания, наиболее часто встречающуюся у пожилых людей;
- аритмическую, характеризующуюся приступами учащенного биения сердца;
- астматическую, с проявлениями в виде приступов удушья, кашлем, обильным холодным потом;
- периферическую, по симптоматике иногда напоминающую межреберную невралгию, с локализацией болевых ощущений в разных местах – в лопатке, нижней челюсти, кисти руки и т.д.
Кроме перечисленных, медики выделяют так называемую стертую форму, когда жалобы при инфаркте миокарда практически полностью отсутствуют.
Постановка диагноза
Помимо физикального обследования, изучения анамнеза и жалоб пациента, важную роль в диагностике инфаркта миокарда играют лабораторные и инструментальные исследования. В их число обычно входят:
- ЭКГ и ЭхоКГ;
- сцинтиграфия сердечной мышцы;
- коронарографическое исследование;
- МРТ пораженного органа;
- общий анализ крови;
- биохимические анализы крови для выявления маркеров некроза.
Эти исследования проводят как в первые часы после начала лечения, так и при наступлении последующих стадий процесса.
Проблемы и сложности лечения
Для успеха выздоровления чрезвычайно важна первая помощь при инфаркте миокарда, которую больной получает сразу после начала приступа. Желательно, чтобы рядом оказались люди, которые:
- помогут принять удобную полусидячую позу с ногами, согнутыми в коленях;
- расстегнут сдавливающую одежду, высвобождая грудь и шею для доступа воздуха;
- положат под язык больного таблетки нитроглицерина и аспирина, предварительно растертые в порошок для быстрого усвоения;
- вызовут бригаду неотложной помощи при инфаркте миокарда.
При этом заболевании важно без промедления доставить больного в специализированное медицинское учреждение, в котором есть условия для полноценной кардиологической реанимации. Чем быстрее будут предприняты усилия, тем более благоприятны перспективы восстановления здоровья и тем ниже риски развития осложнений инфаркта миокарда.
Внимание! Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи). Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Лечение
Лечебный процесс включает несколько этапов, каждый из которых проходит в особых условиях.
- Догоспитальный. Бригада скорой помощи выполняет первичные реанимационные действия и доставляет пациента в стационар.
- Госпитальный. Врачи специализированного отделения сосудистой хирургии проводят непосредственное лечение инфаркта миокарда в острейшей и острой стадии болезни.
- Реабилитационный. В специальном отделении больницы или кардиосанатории больной проходит реабилитацию после инфаркта миокарда, позволяющую максимально восстановить функции организма под наблюдением врачей.
- Амбулаторный. В постинфарктном периоде пациент возвращается к обычной жизни, периодически посещая специалиста в поликлинике по месту жительства.
Лечение инфаркта миокарда в стационаре решает три основные задачи.
- Первая – купирование болей, возникающих при некрозе мышечной ткани.
- Вторая – ограничение зоны некроза введением антикоагулянтных препаратов и тромболитиков.
- Третья – предотвращение развития тяжелых осложнений (острой сердечной недостаточности, аритмии и т.д.) при помощи специальных лекарственных препаратов.
При несвоевременном оказании медицинской помощи либо при попытках лечения инфаркта миокарда дома так называемыми народными средствами, существенно повышается риск развития осложнений и даже становится возможным летальный исход.
Возможные осложнения
Основная проблема заключается в том, что осложнения при инфаркте миокарда могут развиваться уже в первые часы или первые дни. К ранним проявлениям относят различные виды аритмий, наиболее опасным из которых является мерцание желудочков, создающее высокий риск летального исхода. Кроме того, возможны расстройства кровообращения, травмы сердца, тромбоэмболии, перикардиты и др. Наиболее опасными из поздних осложнений инфаркта миокарда являются синдром Дресслера, эндокардит, нарушения иннервации, хроническая недостаточность сердечной функции.
Профилактические меры
Приложив определенные усилия, каждый человек может существенно понизить риск развития столь серьезного заболевания. Меры по профилактике инфаркта миокарда достаточно просты: нужно ограничить количество жирных продуктов и жареной пищи в рационе, отказаться от курения и минимизировать количество спиртных напитков, контролировать уровень холестерина и сахара в крови. Не следует забывать о физической активности, которая должна быть посильной и регулярной. Кроме того, следует избегать чрезмерного напряжения, как физического, так и эмоционального. Поддержание здоровья до глубокой старости всецело находится в наших руках.
Вопросы и ответы
Как избежать повторного заболевания?
В реабилитационном периоде и далее до конца жизни инфарктнику придется придерживаться определенных правил:
- исключить тяжелые физические нагрузки, но не отказываться от умеренной активности;
- соблюдать специальную диету с пониженным количеством животных жиров, соли и острых приправ;
- регулярно посещать лечащего врача.
В целом, следует избегать ситуаций, создающих резкую нагрузку на сердечную мышцу.
Какое давление оптимально после инфаркта миокарда?
Успешность реабилитации подтверждается:
- Отсутствием либо снижением загрудинных болей;
- Поддержанием давления в пределах 130/80 мм рт. ст.;
- Уровнем холестерина не выше 4-4,5 ммоль/л;
- Уровнем глюкозы не выше 6 ммоль/л.
При поддержании этих показателей в течение дальнейшей жизни риск повторного инфаркта миокарда снижается до минимума.
Бывает ли инфаркт правого желудочка?
Да, бывает, хотя и намного реже, чем инфаркт левого желудочка. Среди его симптомов следует назвать:
- одышку, недостаток воздуха для дыхания;
- загрудинные боли;
- головокружения, обморок;
- спутанное сознание;
- уменьшение выделения мочи;
- посинение конечностей из-за застоя венозной крови;
- вздутые вены на шее.
Основной задачей лечения становится восстановление кровообращения, особенно в поврежденных коронарных сосудах.